⏱ Lectura rápida: 3 minutos
📌 Resumen rápido
La fisiopatología de hipertensión describe la interacción disfuncional entre gasto cardíaco, resistencia vascular periférica, función renal y regulación neurohormonal que mantiene la presión arterial elevada. La alteración simultánea de vasos, riñón, corazón y sistemas nervioso y hormonal perpetúa un estado crónico de hipertensión.
🧬 Concepto base
La hipertensión es un trastorno multifactorial donde la presión arterial permanece elevada por fallas en la regulación vascular, cardíaca, renal y neuroendocrina. Involucra órganos y tejidos que controlan flujo sanguíneo, volumen y tono vascular.
⚙️ Mecanismo clave
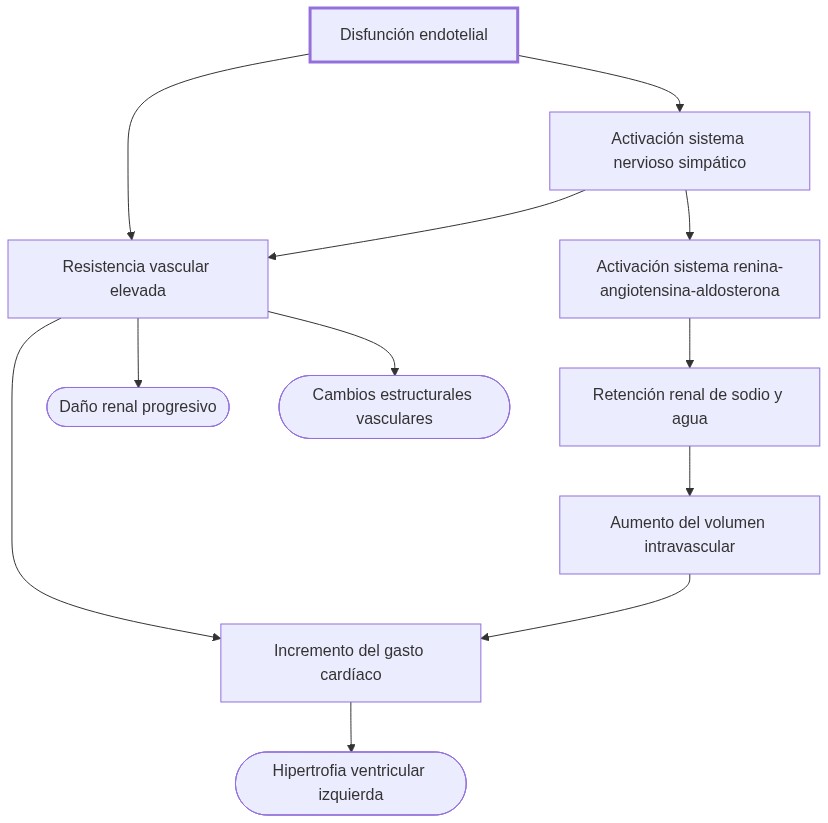
La disfunción endotelial reduce vasodilatación, el sistema nervioso simpático aumenta tono y frecuencia cardíaca, el SRAA promueve vasoconstricción y retención renal de sodio, y el remodelado vascular aumenta resistencia, provocando presión arterial elevada persistente.
🔗 Por qué es importante
Este desajuste crónico genera sobrecarga y daño en órganos diana (corazón, riñón, cerebro), estableciendo un ciclo autoperpetuante que dificulta restaurar la homeostasis vascular y hemodinámica.
🎯 Puntos que suelen preguntarse en examen
- Definición integradora de hipertensión arterial y sus reguladores
- Rol del endotelio en el equilibrio vasomotor
- Impacto de la activación simpática en gasto cardíaco y resistencia vascular
- Función del sistema renina-angiotensina-aldosterona en presión arterial
- Efectos del remodelado vascular en la rigidez arterial
- Mecanismos de retención renal de sodio y su efecto en volumen y presión
Palabras clave: fisiopatología de hipertensión, resistencia vascular periférica, sistema renina-angiotensina-aldosterona, disfunción endotelial, remodelado vascular, sistema nervioso simpático, retención renal, gasto cardíaco
La fisiopatología de hipertensión examina con precisión los procesos fisiológicos y alteraciones moleculares responsables del aumento sostenido de la presión arterial.
El entendimiento detallado de cómo fallan los mecanismos reguladores, especialmente a nivel de órganos como el corazón, riñón y sistema vascular, es esencial para comprender el fundamento biológico del riesgo cardiovascular y renal que implica esta entidad.
🧠 Idea central
La hipertensión arterial, definida por una presión sanguínea persistentemente elevada, resulta de la interacción multifactorial entre el gasto cardíaco, la resistencia vascular periférica, la función renal y los sistemas neurohormonales que los regulan.
Estos sistemas coordinan dinámicamente la perfusión tisular y el equilibrio hidroelectrolítico.
Cuando alguno de sus componentes clave se altera, surgen cambios que perpetúan la presión arterial elevada de forma crónica, comprometiendo órganos vitales al sobrepasar sus límites fisiológicos.
La integración de la regulación cardiovascular, renal y neuroendocrina constituye el núcleo de la fisiopatología de la hipertensión.
El análisis de estos mecanismos revela que la presión arterial depende simultáneamente de la estructura vascular, la capacidad contractil del corazón, la regulación renal y la modulación a través de señales hormonales y del sistema nervioso autónomo.
🌍 Contexto y alcance
La presión arterial sistémica es el resultado de fuerzas opuestas: la producción cardíaca de volumen por unidad de tiempo (gasto cardíaco) y la resistencia que ofrecen las arteriolas (resistencia vascular periférica).
La homeostasis de este parámetro se logra mediante circuitos de retroalimentación multimodales:
- Molecular: Proteínas transportadoras y canales iónicos endoteliales regulan la tensión de la pared vascular.
- Celular: Células musculares lisas vasculares contraen o relajan según señales químicas y eléctricas.
- Tisular y orgánico: Órganos como el corazón y el riñón ajustan su función a demandas hemodinámicas variables.
- Sistémico: Hormonas, neurotransmisores y reflejos neurales coordinan la adaptación de la presión arterial.
En la hipertensión, estos niveles de regulación sufren alteraciones interrelacionadas que condicionan la persistencia y progresión de la enfermedad.
El análisis fisiopatológico considera:
- Cómo las señales locales, por ejemplo en las arteriolas renales, alteran la presión arterial media.
- La vinculación entre bases celulares y fenómenos sistémicos como la sobrecarga en órganos.
Este proceso implica solapamiento entre fisiología normal y fisiopatología, haciendo central la comprensión de los vínculos entre tejidos, órganos y sistemas reguladores para explicar el estado hipertensivo persistente.
🧬 Estructuras clave
-
Vasos sanguíneos:
- ¿Qué es?: Estructuras tubulares formadas por células endoteliales, músculo liso y tejido conjuntivo.
- ¿Dónde actúa?: En todo el sistema cardiovascular, con las arteriolas regulando la resistencia periférica.
- ¿Qué produce?: Control del flujo sanguíneo y la resistencia vascular total.
- ¿Cómo funciona?: El endotelio sintetiza vasodilatadores (óxido nítrico, prostaciclinas) y vasoconstrictores (endotelina); las células musculares lisas modulan el diámetro vascular según estímulos químicos y nerviosos.
- Alteración: Disfunción endotelial o alteración estructural reduce la distensibilidad y aumenta el tono vasoconstrictor, elevando la resistencia vascular.
-
Riñón:
- ¿Qué es?: Órgano encargado de regular el volumen y la composición del líquido extracelular mediante filtración glomerular y actividades tubulares.
- ¿Dónde actúa?: Nefrona, ubicada en la corteza y médula renal.
- ¿Qué permite?: Regula la excreción y reabsorción de agua y solutos; secreta renina que inicia el sistema hormonal renina-angiotensina-aldosterona.
- ¿Cómo funciona?: Ajusta la excreción renal para mantener el balance de sodio y agua, modulando el volumen sanguíneo y, con ello, el gasto cardíaco.
- Alteración: Deficiencias en la capacidad de excreción favorecen la retención volumétrica y elevan la presión arterial.
-
Corazón:
- ¿Qué es?: Órgano muscular que impulsa la sangre a través del sistema circulatorio.
- ¿Dónde actúa?: Cuatro cavidades (aurículas y ventrículos) que controlan el ciclo cardíaco y el volumen de eyección.
- ¿Qué permite?: Mantener el gasto cardíaco, componente principal para la presión arterial.
- ¿Cómo funciona?: Modula el volumen expulsado en respuesta a señales neuroendocrinas como la noradrenalina, que aumentan frecuencia y contractilidad.
- Alteración: La sobrecarga sostenida induce hipertrofia ventricular y puede llevar a disfunción.
-
Sistema nervioso autónomo:
- ¿Qué es?: Red de fibras simpáticas y parasimpáticas que regulan involuntariamente parámetros cardiovasculares.
- ¿Dónde actúa?: Inerva vasos sanguíneos, corazón y riñón; con centros en el bulbo raquídeo y médula espinal.
- ¿Qué permite?: Modula vasoconstricción, frecuencia y contractilidad cardíacas, y función renal.
- ¿Cómo funciona?: Aumento del tono simpático libera noradrenalina que causa vasoconstricción y eleva gasto cardíaco.
- Alteración: Activación crónica mantiene elevada la presión y contribuye a cambios estructurales vasculares.
-
Sistema renina-angiotensina-aldosterona (SRAA):
- ¿Qué es?: Eje hormonal compuesto por renina (enzima renal), angiotensina (péptido circulante) y aldosterona (hormona suprarrenal).
- ¿Dónde actúa?: En el sistema circulatorio, renal y vascular.
- ¿Qué permite?: Regula la vasoconstricción y el balance de volumen, ajustando la volemia y permeabilidad vascular.
- ¿Cómo funciona?: Disminución de perfusión renal estimula renina que convierte angiotensinógeno en angiotensina II, la cual provoca vasoconstricción y estimula aldosterona para retención renal de sodio y agua.
- Alteración: Hipersecreción mantenida causa vasoconstricción y expansión crónica del volumen intravascular.
La interacción entre estas estructuras asegura una regulación precisa de la presión arterial.
Fallos en uno o varios componentes alteran los mecanismos compensadores y generan un estado persistente de presión elevada, sobrecargando órganos sensibles como el riñón, corazón y cerebro.
⚙️ Funciones y procesos
Los procesos que regulan la presión arterial en condiciones normales y su disrupción en la hipertensión pueden analizarse según los mecanismos subyacentes en estructura, función y señalización:
-
Disfunción endotelial
- ¿Qué es?: Capa de células que recubre la superficie interna de los vasos y modula la función vascular mediante sustancias vasoactivas.
- ¿Dónde actúa?: Predominantemente en arteriolas y arterias medianas.
- ¿Qué produce?: Equilibrio entre vasodilatadores (óxido nítrico, prostaciclina) y vasoconstrictores (endotelina-1, tromboxano).
- Funcionamiento normal: Estímulos activan síntesis de óxido nítrico que induce vasodilatación vía músculo liso.
- Alteración: Disminución de vasodilatadores o aumento de vasoconstrictores provoca constricción vascular y eleva resistencia y presión.
-
Activación excesiva del sistema nervioso simpático
- ¿Qué es?: Componente del sistema autónomo que mantiene tono vasomotor y modula frecuencia cardíaca ante estímulos.
- ¿Dónde actúa?: Bulbo raquídeo y terminaciones en vasos, corazón y aparato yuxtaglomerular renal.
- ¿Qué produce?: Liberación aumentada de noradrenalina, con vasoconstricción e incremento de la fuerza cardíaca.
- Funcionamiento: Ante estrés o hipovolemia se activa para preservar perfusión; en hipertensión esta activación es crónica.
- Alteración: Incrementa resistencia vascular, poscarga y activa vías hormonales que perpetúan la hipertensión.
-
Alteraciones en el sistema renina-angiotensina-aldosterona (SRAA)
- ¿Qué es?: Eje hormonal que regula volumen extracelular y presión arterial via enzimas y hormonas.
- ¿Dónde actúa?: Riñón, vasos y corteza suprarrenal con efectos sistémicos.
- ¿Qué produce?: Vasoconstricción y mayor reabsorción renal de sodio y agua, aumentando volumen circulante.
- Funcionamiento: Reducción en perfusión renal o estímulo simpático induce renina, generación de angiotensina II y liberación de aldosterona.
- Alteración: Sobreexpresión o desregulación causa vasoconstricción excesiva y expansión volumétrica sostenida.
-
Retención renal de sodio y agua
- ¿Qué es?: Reabsorción tubular de sodio y agua en el riñón.
- ¿Dónde actúa?: Túbulos proximales, asa de Henle y túbulos distales de la nefrona.
- ¿Qué permite?: Control del volumen intravascular y gasto cardíaco.
- Funcionamiento: Disminución de presión de perfusión renal o acción de aldosterona aumentan reabsorción de sodio y agua.
- Alteración: Defectos en excreción generan expansión de volumen y elevan presión arterial crónicamente.
-
Remodelado vascular
- ¿Qué es?: Cambios crónicos en la pared arterial, como hipertrofia del músculo liso, aumento de colágeno y fibrosis.
- ¿Dónde actúa?: Arterias pequeñas y arteriolas de órganos diana.
- ¿Qué produce?: Disminución de distensibilidad y aumento de resistencia vascular periférica.
- Funcionamiento: Presión elevada y señales de crecimiento estimulan proliferación y síntesis de matriz que endurecen y estrechan vasos.
- Alteración: Mayor rigidez dificulta amortiguamiento del flujo y perpetúa resistencia elevada pese a compensaciones.
Estas alteraciones a menudo coexisten y sincronizan, cerrando circuitos viciosos que superan la capacidad compensatoria fisiológica, perpetuando el aumento crónico de la presión arterial.
🔗 Integración funcional
La fisiopatología de la hipertensión resulta de la interacción dinámica y en cascada de múltiples mecanismos.
Las siguientes interrelaciones ilustran esta integración:
- Daño endotelial inicial: La caída en producción de óxido nítrico y el aumento de endotelinas generan predomino de vasoconstricción, elevando la resistencia arteriolar.
- Alteraciones nerviosas: El tono simpático elevado provoca liberación sostenida de noradrenalina, contracción arteriolar y estimulación del SRAA, amplificando la hipertensión.
- Disfunción renal adaptativa: La retención de sodio y agua expande el volumen intravascular, aumentando el gasto cardíaco y perpetuando el aumento crónico de la presión arterial.
- Remodelado estructural: La hipertrofia de músculo liso y depósito de matriz en las arteriolas disminuye su distensibilidad, retroalimentando la resistencia periférica elevada.
Estos procesos conforman circuitos de retroalimentación positiva donde la alteración inicial desencadena adaptaciones en otros sistemas que mantienen la hipertensión, provocando un fenómeno autoperpetuante y progresivo.
🔬 Métodos y evidencias
El conocimiento actual de la fisiopatología de la hipertensión se basa en múltiples líneas experimentales e investigaciones:
- Estudios fisiológicos in vivo: Evaluación de respuestas hemodinámicas a manipulación vascular, volumétrica y nerviosa.
- Modelos animales: Identificación de cambios anatómicos, bioquímicos y funcionales en ratas espontáneamente hipertensas u otros modelos.
- Análisis celulares y tisulares: Observación directa de muestras de vasos humanos para evaluar alteraciones endoteliales, musculares y del tejido conjuntivo.
- Monitoreo hemodinámico en humanos: Pruebas que evalúan la presión arterial bajo estímulos simpáticos o cambios en el balance hidroelectrolítico para comprender la interacción reguladora.
Estos métodos integrados permiten la comprensión causal desde las alteraciones moleculares y celulares hasta la manifestación clínica del estado hipertensivo.
🩺 Puente clínico
La base fisiopatológica explica el impacto de la hipertensión en órganos vitales.
La incapacidad vascular para adaptarse y la disfunción renal en la excreción favorecen la sobrecarga funcional y estructural en tejidos sensibles.
La presión arterial elevada sostenida induce estrés hemodinámico crónico que predispone a daño en:
- Corazón: Hipertrofia ventricular izquierda y riesgo de disfunción miocárdica.
- Riñón: Lesiones glomerulares progresivas por vasoconstricción y aumento volumétrico.
- Cerebro: Rigidez arterial que eleva riesgos vasculares cerebrales.
Comprender este nexo fisiopatológico es fundamental para interpretar cómo los signos clínicos reflejan la alteración específica de los sistemas biológicos reguladores.
💎 Perlas de alto rendimiento
- Desbalance en mecanismos: La hipertensión resulta del desbalance entre mecanismos de elevación y reducción de la presión arterial, mediado por alteraciones funcionales y estructurales.
- Disfunción endotelial: La disfunción endotelial reduce la producción de vasodilatadores claves, favoreciendo la constricción vascular sistémica.
- Activación simpática crónica: El sistema nervioso simpático, al activarse crónicamente, incrementa tanto la frecuencia cardíaca como la resistencia periférica.
- Angiotensina II: La angiotensina II es un vasoconstrictor potente que además estimula el remodelado vascular progresivo.
- Secreción de aldosterona: La secreción sostenida de aldosterona induce expansión volumétrica persistente mediante retención renal de sodio y agua.
- Retención anómala de sodio: La retención anómala de sodio por el riñón perpetúa la sobrecarga hemodinámica y la hipertensión.
- Remodelado vascular crónico: El remodelado vascular crónico incrementa la rigidez arterial, dificultando el amortiguamiento de la presión sistémica.
- Hipertrofia ventricular: La hipertrofia ventricular es una adaptación a la sobrecarga persistente de presión que puede conducir a disfunción cardíaca.
🧠 Puntos clave
- Disfunción integrada: La disfunción integrada de mecanismos cardiovasculares, renales y neurohormonales eleva la presión arterial sostenidamente.
- Resistencia vascular: La resistencia vascular depende de la integridad endotelial, el tono muscular liso y las propiedades estructurales vasculares.
- Gasto cardíaco: El gasto cardíaco es modulable por señales neurohormonales y es un determinante esencial de la presión arterial.
- Regulación renal: El riñón regula el volumen sanguíneo mediante control renal de sodio y agua, siendo crítico en la persistencia hipertensiva.
- Activación SRAA: La activación inapropiada del eje renina-angiotensina-aldosterona potencia vasoconstricción y retención de volumen.
- Remodelado arterial: El remodelado arterial contribuye a la elevación y mantenimiento de la resistencia vascular, afectando órganos diana.
❓ Preguntas frecuentes
¿Cómo regula el cuerpo la presión arterial en condiciones normales?
La presión arterial se mantiene mediante la interacción coordinada del gasto cardíaco, el tono y diámetro de los vasos sanguíneos, la función renal en la excreción de sodio y agua, y sistemas neurohormonales que ajustan estos procesos según cambios fisiológicos y metabólicos.
¿Cuál es el papel del sistema nervioso simpático en la fisiopatología de hipertensión?
La activación excesiva y sostenida del sistema simpático induce vasoconstricción persistente, aumenta la frecuencia cardíaca y limita la relajación vascular. Además, estimula la liberación de renina, amplificando la respuesta hormonal que incrementa la presión arterial.
¿Por qué la retención renal de sodio perpetúa la hipertensión?
La reabsorción excesiva de sodio y agua aumenta el volumen intravascular, elevando el gasto cardíaco y la presión arterial. Este mecanismo puede persistir por respuestas maladaptativas renales y hormonales, dificultando la normalización de la presión.
¿Cómo afecta el remodelado vascular crónico la presión arterial?
El remodelado implica engrosamiento y fibrosis en las paredes arteriales, disminuyendo la elasticidad y aumentando la resistencia al flujo. Esto eleva la presión necesaria para mantener la perfusión tisular, consolidando el estado hipertensivo.
¿Pueden los mecanismos fisiopatológicos de hipertensión interactuar y retroalimentarse?
Sí. La disfunción inicial en un sistema, como la activación simpática, suele activar otros mecanismos renales y hormonales en ciclos de retroalimentación positiva que refuerzan la hipertensión y dificultan la reversión mediante la corrección de un solo componente.
¿Qué consecuencias funcionales tiene la hipertensión sostenida en órganos diana?
La hipertensión crónica genera estrés hemodinámico que induce adaptaciones estructurales como hipertrofia, fibrosis y esclerosis en órganos vitales, limitando su función y predisponiendo a complicaciones clínicas severas.
¿Por qué la hipertensión es considerada una condición multifactorial?
Porque involucra la interacción compleja y suma de múltiples variables fisiológicas: resistencia vascular, regulación neural, control renal del sodio y acción hormonal. La comprensión integral de estos factores es esencial para entender su desarrollo y persistencia.
Evaluación Interactiva Progresiva
Este cuestionario evalúa la comprensión de los contenidos biológicos sobre la fisiopatología de la hipertensión en el artículo proporcionado.
Nivel 1 – Básico
¿Cuál es uno de los principales órganos que regula el volumen y la composición del líquido extracelular relacionado con la hipertensión?
¿Cuál es el efecto principal de la disfunción endotelial en los vasos sanguíneos según el texto?
¿Cuál de los siguientes sistemas modula la frecuencia cardíaca y la vasoconstricción mediante fibras simpáticas y parasimpáticas?
Nivel 2 – Intermedio
Según el artículo, ¿qué relación es correcta entre la activación del sistema nervioso simpático y el sistema renina-angiotensina-aldosterona (SRAA)?
En el contexto del artículo, ¿cuál de las siguientes afirmaciones describe mejor la función de las células musculares lisas en los vasos sanguíneos?
Según el artículo, ¿qué papel tiene la retención renal de sodio y agua en el desarrollo crónico de la hipertensión?
Nivel 3 – Avanzado
Si disminuye la producción de óxido nítrico en el endotelio, según el artículo, ¿qué efecto fisiopatológico se espera sobre la presión arterial?
Según el artículo, ¿cómo contribuye el remodelado vascular crónico al mantenimiento de la hipertensión?
¿Cuál es una consecuencia funcional clara de la hipertensión crónica sobre órganos diana mencionada en el artículo?
📚 Estudia más sobre el tema
- 🔎 Artículos científicos revisados en PubMed
- 🩻 Información de salud global en Organización Mundial de la Salud (WHO)
- 🦠 Datos clínicos y epidemiológicos en Centers for Disease Control and Prevention (CDC)
Contenido educativo. No sustituye la enseñanza formal ni el juicio clínico.