⏱ Lectura rápida: 3 minutos
📌 Resumen rápido
El manejo del paciente febril requiere comprender la activación inmunitaria periférica y la señalización central hipotalámica que reajusta el punto de control térmico. La fiebre resulta de una respuesta mediada por citocinas, COX-2 y prostaglandina E2, integrando inmunidad y homeostasis térmica.
🧬 Concepto base
La fiebre es una respuesta sistémica regulada por el hipotálamo que ajusta la temperatura corporal en respuesta a mediadores inflamatorios periféricos. El hipotálamo integra señales químicas como PGE2 para modificar el set point térmico y coordinar respuestas fisiológicas.
⚙️ Mecanismo clave
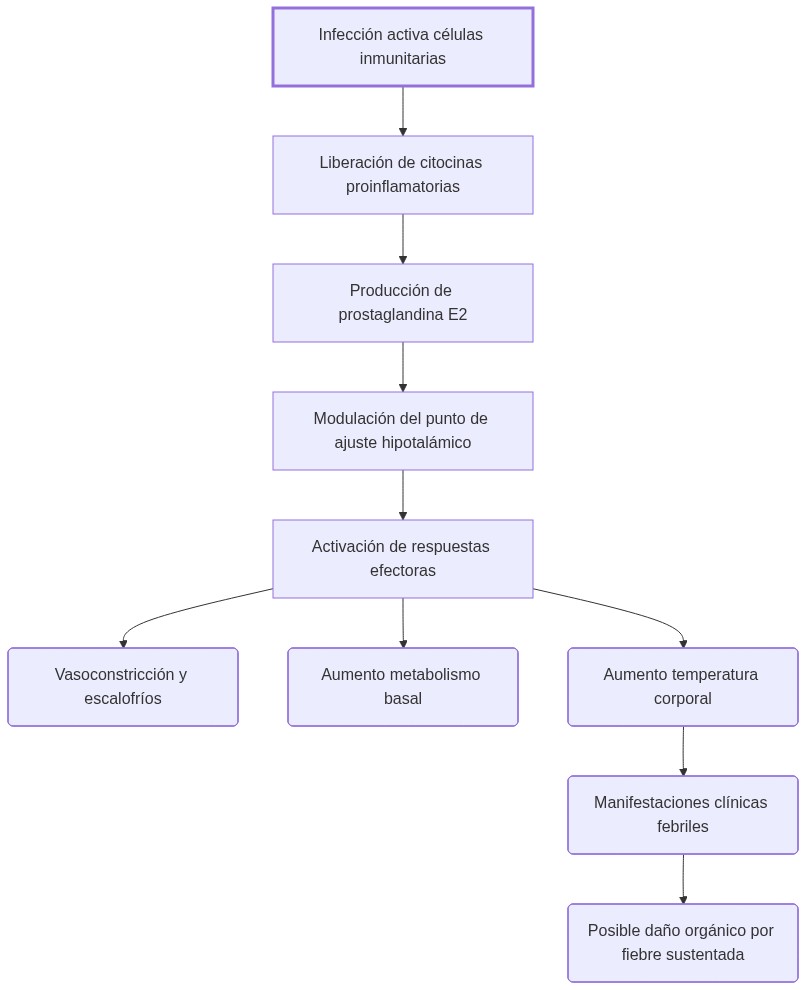
Microorganismos activan células inmunitarias que liberan citocinas proinflamatorias; estas inducen COX-2 y la síntesis de PGE2, que actúa sobre el hipotálamo para elevar el set point térmico, desencadenando vasoconstricción, escalofríos y aumento metabólico.
🔗 Por qué es importante
La fiebre mejora la defensa inmunitaria y limita la replicación de patógenos, pero su desregulación puede causar daño tisular y sobrecarga metabólica sistémica.
🎯 Puntos que suelen preguntarse en examen
- Distinción entre fiebre regulada e hipertermia no regulada.
- Función de la prostaglandina E2 en el reajuste hipotalámico.
- Rol de citocinas proinflamatorias en la activación de COX-2.
- Mecanismos efectoras: vasoconstricción y escalofríos.
- Importancia del órgano vasculoso de la lámina terminal en la señalización.
- Retroalimentación negativa para limitar la duración de la fiebre.
Palabras clave: manejo del paciente febril, fiebre, hipotálamo, citocinas, prostaglandina E2, COX-2, respuesta inflamatoria, regulación térmica
El manejo del paciente febril requiere comprender los mecanismos celulares, moleculares y fisiológicos que provocan la fiebre en respuesta a infecciones.
Desde la detección de señales patógenas hasta la integración neuroinmune, la fiebre refleja la interacción precisa entre estructuras especializadas, rutas bioquímicas y procesos de regulación que condicionan el entorno corporal durante una infección aguda.
🧠 Idea central
La fiebre constituye una reacción sistémica regulada que emerge cuando el organismo detecta señales de infección o daño tisular.
El núcleo de control térmico, localizado en el hipotálamo, ajusta la temperatura corporal a partir de señales moleculares generadas por la respuesta inflamatoria.
Este proceso encadena respuestas que modifican no solo el estado físico del paciente, sino su fisiología molecular, metabólica y funcional, en busca de restaurar la homeostasis y mejorar las probabilidades de supervivencia frente a una amenaza infecciosa.
Desde el punto de vista fisiopatológico y bioquímico, la fiebre no es un mero aumento de temperatura, sino una secuencia activa y coordinada de detección, señalización y regulación intersistémica:
- Reconocimiento: las células inmunitarias, al identificar la presencia de microorganismos patógenos, desencadenan la liberación de mediadores químicos.
- Transducción de señales: las citocinas proinflamatorias inducen la síntesis de moléculas mensajeras que comunican el estado de alarma al centro termorregulador del cerebro.
- Respuesta del sistema nervioso central: el hipotálamo reajusta el punto de ajuste térmico, coordinando mecanismos fisiológicos para lograr la temperatura corporal elevada.
Cada paso es esencial para comprender por qué la fiebre puede ser a la vez protectora y, en escenarios desregulados, contribuir a la alteración funcional de los órganos.
🌍 Contexto y alcance
El análisis mecanístico de la fiebre en pacientes con infección aguda se sustenta en la integración de distintos niveles de organización biológica.
La fiebre no solo se produce en el contexto local de un foco infeccioso, sino que moviliza a todo el organismo en una respuesta sistémica orquestada.
- Biología molecular: Involucra la síntesis de mediadores (interleucinas, factor de necrosis tumoral alfa, prostaglandinas) mediante rutas enzimáticas como la ciclooxigenasa-2 (COX-2).
- Fisiología celular: Los macrófagos y células dendríticas reconocen patrones asociados a patógenos, activando procesos de señalización intracelular que inducen la liberación de citocinas a la circulación.
- Regulación neuroendocrina: Las moléculas producidas periféricamente atraviesan las barreras del sistema nervioso central —especialmente en áreas como el órgano vasculoso de la lámina terminal— y actúan sobre neuronas del hipotálamo.
- Integración sistémica: El ajuste hipotalámico provoca respuestas en múltiples sistemas: vasculatura (vasoconstricción), musculatura (escalofríos), metabolismo (catabolismo aumentado) y control del gasto energético.
Este enfoque reconoce que, si falla cualquiera de estos eslabones, la manifestación y control de la fiebre pueden ser anómalos, contribuyendo al deterioro orgánico en infecciones graves.
🧬 Estructuras clave
-
Hipotálamo
¿Qué es? Núcleo cerebral localizado en la base del diencéfalo.
¿Dónde actúa? Centro termorregulador del sistema nervioso central.
¿Qué permite? Modulación fina y rápida de la temperatura corporal mediante el ajuste del “punto de ajuste” térmico.
¿Cómo funciona? Recibe señales químicas —como prostaglandina E2 (PGE2)— a través de áreas permeables a mediadores circulantes; las neuronas termorreguladoras modifican la actividad simpática y endocrina, alterando la producción y la conservación de calor. -
Células inmunitarias (macrófagos y células dendríticas)
¿Qué son? Células pertenecientes al sistema inmunitario innato, localizadas en sangre y tejidos.
¿Dónde actúan? En los sitios de infección y en órganos linfoides.
¿Qué producen? Secreción de citocinas proinflamatorias tras reconocer patógenos por receptores de reconocimiento de patrones.
¿Cómo funcionan? Al detectar moléculas microbianas o productos de daño celular, activan rutas de transcripción génica para la liberación de interleucina-1 beta (IL-1β), interleucina-6 (IL-6) y TNF-α. -
Prostaglandina E2 (PGE2)
¿Qué es? Lípido derivado del ácido araquidónico por acción enzimática.
¿Dónde actúa? En la microvasculatura cerebral y principalmente sobre los receptores del hipotálamo.
¿Qué permite? Modificación del punto de ajuste térmico, desencadenando fiebre.
¿Cómo funciona? Resulta de la acción de la enzima COX-2 inducida por citocinas; al ingresar al cerebro, interactúa con neuronas preópticas activando mecanismos para conservar y generar calor. -
Vasos sanguíneos y sistema cardiovascular
¿Qué son? Red de conductos y componente muscular vascular.
¿Dónde actúan? Principalmente en piel, músculos y órganos internos.
¿Qué producen? Ajustan la naturaleza de la transferencia térmica corporal.
¿Cómo funcionan? La vasoconstricción periférica, mediada por el sistema simpático y ciertas hormonas, limita la pérdida de calor del núcleo corporal hacia el ambiente; durante la fase de descenso de la fiebre, la vasodilatación y la sudoración aceleran la disipación del calor acumulado.
La coordinación entre estas estructuras sustenta la capacidad del organismo de responder adecuadamente a infecciones sistémicas y prevenir daños térmicos excesivos.
⚙️ Funciones y procesos
La generación y regulación de la fiebre consiste en una cascada de eventos secuenciales que conectan la inmunidad innata con sensores centrales.
A continuación se desglosan los pasos y funciones fundamentales:
-
Detección inicial del estímulo infeccioso (Reconocimiento molecular y celular)
¿Qué es? Identificación de agentes infecciosos a través de receptores especializados en las células inmunitarias.
¿Dónde actúa? Principalmente en los tejidos vulnerables a invasión microbiana y sangre.
Función: Disparar la activación de la respuesta inflamatoria.
Mecanismo: Los receptores de reconocimiento de patrones (PRR), en macrófagos y células dendríticas, detectan estructuras microbianas (PAMPs), iniciando cascadas de señalización intracelular. -
Liberación de citocinas proinflamatorias (Transmisión sistémica de la señal)
¿Qué es? Secreción de moléculas solubles —por ejemplo, interleucina-1 beta, interleucina-6 y TNF-α— a la circulación.
¿Dónde actúa? En sangre y tejidos periféricos.
Función: Amplificar y diseminar la señal de alarma a distancia, incluyendo el sistema nervioso central.
Mecanismo: Tras la activación de rutas de transcripción, las citocinas pasan a la sangre, alcanzando regiones del cerebro con barrera hematoencefálica laxa, permitiendo que la señal periférica impacte en el sistema nervioso central. -
Inducción enzimática de ciclooxigenasa-2 (COX-2) y producción de prostaglandina E2
¿Qué es? Activación de una enzima responsable de transformar lípidos de membrana en prostaglandinas.
¿Dónde actúa? Principalmente en células endoteliales de vasos cerebrales y células inmunes.
Función: Crear el mensajero molecular que ajusta el control térmico.
Mecanismo: La unión de citocinas a receptores específicos induce la expresión de la enzima COX-2; ésta metaboliza ácido araquidónico a PGE2, que cruza la barrera cerebral. -
Modulación del centro termorregulador hipotalámico
¿Qué es? Ajuste del “set point” o punto de referencia térmico central.
¿Dónde actúa? En las neuronas preópticas del hipotálamo anterior.
Función: Definir una nueva temperatura objetivo más elevada.
Mecanismo: La interacción de PGE2 con sus receptores provoca cambios en la actividad neural, reduciendo la pérdida de calor (vasoconstricción) y favoreciendo la producción activa de calor interno (escalofríos, termogénesis muscular involuntaria). -
Implementación de respuestas fisiológicas efectoras
¿Qué es? Serie de cambios en órganos y tejidos para aumentar la temperatura corporal.
¿Dónde actúa? Sistema cardiovascular, musculatura, glándulas sudoríparas y hepatocitos.
Función: Generación, conservación y eventual disipación de calor.
Mecanismo:- La vasoconstricción periférica reduce la transferencia de calor hacia la piel.
- Los escalofríos desencadenan contracciones musculares que elevan la producción de adenosín trifosfato (ATP) y calor.
- El catabolismo hepático incrementa la producción calórica basal.
- Una vez superada la amenaza, la sudoración y vasodilatación permiten el descenso rápido de la temperatura.
-
Regulación y retroalimentación negativa
¿Qué es? Mecanismos que limitan la magnitud y duración de la respuesta febril.
¿Dónde actúa? A nivel del hipotálamo y sistémico.
Función: Prevenir daños por hipertermia y restaurar homeostasis.
Mecanismo: La resolución de la inflamación disminuye la concentración de citocinas proinflamatorias y PGE2; aumentos excesivos de temperatura activan señales inhibitorias para reducir la actividad del centro termorregulador.
Si alguna de estas funciones —reconocimiento, señalización, producción de mediadores, modulación hipotalámica y mecanismos efectoras— falla o se altera, el control de la fiebre puede ser insuficiente, desproporcionado o peligrosamente sostenido.
🔗 Integración funcional
La fiebre, en contextos de infección aguda, emerge de la integración coordinada de múltiples vías sensoriales, señalizadoras y efectoras. Este proceso puede analizarse como una cadena funcional, donde:
- 1) Detección periférica: Las células inmunitarias, tras identificar componentes infecciosos, determinan el inicio de la respuesta inflamatoria local.
- 2) Conversión a señal central: El incremento de citocinas en la sangre impulsa la síntesis de PGE2, permitiendo que la señal se traduzca en un ajuste hipotalámico.
- 3) Respuesta efectora sistémica: El hipotálamo, al integrar la señal, modifica la actividad autonómica, endocrina y metabólica para lograr la nueva temperatura corporal objetivo.
- 4) Consecuencias funcionales:
- La elevación térmica favorece reacciones inmunitarias como la mayor movilidad leucocitaria y la producción de proteínas de fase aguda en el hígado.
- En paralelo, se limita la replicación de ciertos patógenos sensibles al calor, aumentando la probabilidad de resolución de la infección.
- Si la respuesta se desregula, existe riesgo de consumo excesivo de energía, estrés cardíaco y daño celular por hipertermia.
La integración de estos mecanismos determina el perfil fisiopatológico del paciente febril. Cambios menores en cualquier escalón pueden alterar la eficacia o seguridad de la respuesta febril.
🔬 Métodos y evidencias
La base actual del conocimiento sobre la fiebre y su fisiopatología proviene de múltiples líneas de investigación orientadas a desentrañar mecanismos y correlaciones funcionales:
- Estudios bioquímicos: Han permitido identificar y caracterizar la secuencia de síntesis de mediadores inflamatorios (citocinas, prostaglandinas) mediante el seguimiento de rutas metabólicas y manipulación enzimática in vitro.
- Modelos experimentales celulares e in vivo: La activación o inhibición selectiva de moléculas clave evidencia la importancia relativa de cada mediador en la respuesta febril y cómo la alteración de una etapa específica afecta la síntesis de PGE2, la actividad neuronal hipotalámica o la intensidad febril.
- Mediciones fisiológicas: Registros en modelos animales y humanos de la respuesta del hipotálamo, monitoreo del flujo sanguíneo, metabolismo energético y expresión génica en estados febriles sustentan las bases mecanicistas del fenómeno.
- Estudios translacionales y clínicos: La correlación de biomarcadores (como interleucinas circulantes y proteína C reactiva) con la presentación clínica permite discriminar el rol fisiopatológico de la fiebre como marcador de activación inmunitaria.
La integración de estas metodologías fortalece la comprensión causal entre estímulo infeccioso, respuesta molecular y adaptación fisiológica observada en pacientes.
🩺 Puente clínico
El entendimiento fisiopatológico y bioquímico de la fiebre permite razonar sobre las manifestaciones clínicas típicas observadas en el paciente febril, así como discriminar entre condiciones con mecanismos subyacentes distintos:
- Fiebre vs hipertermia: Mientras la fiebre resulta de un aumento regulado del set point hipotalámico ante señales inflamatorias, la hipertermia corresponde a una elevación no regulada por mecanismos centrales (por ejemplo, por exposición ambiental o exceso de producción calórica).
- Manifestaciones observadas: Escalofríos, aumento de la temperatura cutánea central, palidez distal inicial (debido a vasoconstricción) y posterior enrojecimiento y sudoración acompañan la progresión y el descenso de la fiebre.
- Fisiopatología de alteraciones sistémicas: En infecciones graves —como sepsis o síndrome de respuesta inflamatoria sistémica— la desregulación del proceso puede precipitar disfunción orgánica por sobrecarga metabólica o alteraciones en la perfusión tisular.
- Implicancias funcionales: Reconocer la secuencia molecular y central subyacente ayuda a interpretar variaciones en la respuesta febril y su relación con la gravedad del cuadro infeccioso.
El análisis causal mecanicista sirve de base para discernir la relevancia biológica de la fiebre y el peligro de respuestas térmicas excesivas en escenarios críticos.
💎 Perlas de alto rendimiento
- Iniciación de la fiebre: La fiebre es iniciada por citocinas proinflamatorias que estimulan la producción central de prostaglandinas, no por acción directa del patógeno.
- Ajuste hipotalámico: El hipotálamo ajusta el set point térmico solo al recibir señales químicas periféricas específicas, principalmente prostaglandina E2.
- Respuesta integrada: Escalofríos y vasoconstricción ocurren tras un cambio central en el punto de ajuste, no en infecciones localizadas sin respuesta sistémica.
- Zona crítica para señalización: El órgano vasculoso de la lámina terminal es una zona crítica para la entrada de citocinas al sistema nervioso central.
- Origen de prostaglandinas: La prostaglandina E2 proviene de la enzima inducible COX-2, no de la COX-1 constitutiva.
- Producción dual de PGE2: Macrófagos periféricos y células endoteliales cerebrales producen PGE2 independientemente en respuesta inflamatoria.
- Intensidad febril y respuesta inmune: La intensidad de la fiebre refleja la magnitud de la respuesta inmunológica, no la carga patógena absoluta.
- Resolución febril: Durante la resolución, la reducción de citocinas y prostaglandinas permite restablecer el set point normal y activar la disipación del calor.
🧠 Puntos clave
- Señalización cruzada: La fiebre refleja la señalización cruzada entre inmunidad periférica y centros termorreguladores hipotalámicos.
- Prostaglandina esencial: La generación de prostaglandina E2 en respuesta a citocinas es esencial para el reajuste del punto térmico central.
- Interacción celular coordinada: La interacción entre células endoteliales cerebrales, macrófagos y neuronas transforma señales periféricas en respuestas centrales coordinadas.
- Importancia de la retroalimentación: La persistencia del estímulo inflamatorio y la función adecuada de retroalimentación son cruciales para el mantenimiento y resolución de la fiebre.
- Equilibrio entre fiebre y homeostasis: El equilibrio entre fiebre y homeostasis evita tanto insuficiencia en la defensa como daño por hipertermia.
- Reconocimiento y regulación: El correcto reconocimiento molecular y regulación central son necesarios para una respuesta febril efectiva y segura.
❓ Preguntas frecuentes
¿Cómo distingue el organismo entre fiebre regulada e hipertermia?
La fiebre se produce por un reajuste ascendente del set point hipotalámico a través de mediadores como PGE2 tras la exposición a citocinas, mientras que la hipertermia eleva la temperatura sin cambio del set point, debido a fallas en la disipación o a sobreproducción calórica sin mediación central.
¿Qué función precisa cumple la prostaglandina E2 en la fiebre?
La prostaglandina E2 es el mensajero clave que vincula la señalización periférica inflamatoria con el centro termorregulador hipotalámico, ajustando el punto de control térmico y desatando respuestas efectoras como escalofríos, vasoconstricción y aumento metabólico.
¿Por qué se producen escalofríos antes del aumento de temperatura central?
Cuando el set point hipotalámico aumenta, el cuerpo percibe un déficit térmico relativo; para alcanzar la nueva temperatura objetivo, se generan contracciones musculares involuntarias que producen calor, es decir, escalofríos.
¿En qué tejidos se origina la señal que desencadena la fiebre?
La señal inicial se origina principalmente en los tejidos infectados, donde macrófagos y otras células inmunes liberan citocinas, que luego inducen la producción cerebral local de prostaglandinas para generar fiebre.
¿Qué mecanismos garantizan que la fiebre no continúe indefinidamente?
La resolución de la inflamación reduce la presencia de citocinas proinflamatorias y aumenta ciertos inhibidores endógenos, restableciendo el set point hipotalámico a niveles normales y facilitando la disipación del calor mediante sudoración y vasodilatación.
¿Cómo afecta la fiebre al metabolismo y órganos vulnerables?
El aumento térmico eleva el metabolismo basal, el consumo de oxígeno y la demanda energética; si persistente o intensa, puede inducir sobrecarga en tejidos sensibles como el sistema nervioso central o el corazón.
¿Qué consecuencias tiene la falla en la producción de prostaglandina E2?
Sin una producción adecuada de prostaglandina E2, no ocurre el reajuste hipotalámico, y aunque exista inflamación periférica, el paciente puede no manifestar fiebre característica.
Evaluación Interactiva Progresiva
Este cuestionario evalúa la comprensión de los conceptos biológicos relacionados con la fiebre según el artículo proporcionado.
Nivel 1 – Básico
¿Cuál es la función principal del hipotálamo en el proceso de fiebre?
¿Qué células inmunitarias liberan citocinas proinflamatorias al reconocer patógenos?
¿Qué molécula producida por la enzima COX-2 es clave para la regulación del punto de ajuste térmico?
Nivel 2 – Intermedio
¿Cuál de las siguientes relaciones estructura-función es correcta según el artículo?
¿Cómo se diferencia la fiebre de la hipertermia según el artículo?
¿Cuál es la función del tejido vascular durante la fase de ascenso de la fiebre?
Nivel 3 – Avanzado
Si la producción de prostaglandina E2 se inhibiera durante una infección, ¿qué consecuencia fisiopatológica según el artículo se esperaría?
Ordena correctamente la secuencia de eventos para la inducción y regulación de la fiebre según el artículo.
¿Cuál es una consecuencia funcional de la fiebre desregulada que señala el artículo?
📚 Estudia más sobre el tema
- 🔎 Artículos científicos revisados en PubMed
- 🩻 Información de salud global en Organización Mundial de la Salud (WHO)
- 🦠 Datos clínicos y epidemiológicos en Centers for Disease Control and Prevention (CDC)
Contenido educativo. No sustituye la enseñanza formal ni el juicio clínico.