⏱ Lectura rápida: 3 minutos
📌 Resumen rápido
El tromboembolismo venoso es la formación patológica de trombos en venas profundas que puede desencadenar embolismo pulmonar. Este fenómeno implica disrupción endotelial, estasis sanguínea e hipercoagulabilidad que alteran la homeostasis vascular y afectan la hemodinámica local y sistémica.
🧬 Concepto base
El TEV comprende trombosis venosa profunda y embolismo pulmonar; es la formación de coágulos que obstruyen venas profundas y potencialmente vasos pulmonares, comprometiendo el flujo sanguíneo.
⚙️ Mecanismo clave
Lesión endotelial expone factores procoagulantes, la estasis permite acumulación de plaquetas y proteínas de coagulación, y la hipercoagulabilidad amplifica la cascada de coagulación, formando trombos estabilizados por fibrina.
🔗 Por qué es importante
El TEV altera el flujo venoso y la presión regional, causando edema y riesgo de sobrecarga pulmonar por embolismo, afectando la función cardiovascular global.
🎯 Puntos que suelen preguntarse en examen
- ¿Qué es la tríada de Virchow y cómo contribuye al TEV?
- Rol del endotelio vascular en la prevención y formación de trombos.
- Importancia de la estasis venosa en la generación del trombo.
- Funciones de las plaquetas en la hemostasia y trombosis.
- Mecanismo de acción del sistema fibrinolítico en la regulación del trombo.
- Consecuencias del embolismo pulmonar originado en TEV.
Palabras clave: tromboembolismo venoso, trombosis venosa profunda, embolismo pulmonar, endotelio vascular, estasis, hipercoagulabilidad, cascada de coagulación, fibrinólisis
El tromboembolismo venoso (TEV) representa la manifestación fundamental de la formación anómala de trombos en la circulación venosa, especialmente en el sistema venoso profundo.
El proceso, desde su inicio en la capa endotelial hasta la posible embolización pulmonar, implica una compleja interacción de factores celulares, moleculares y hemodinámicos que perturban el equilibrio fisiológico.
Comprender detalladamente sus mecanismos fisiopatológicos permite reconocer por qué el TEV es crucial para la bioquímica, la fisiopatología cardiovascular y el análisis funcional del sistema circulatorio.
🧠 Idea central
El tromboembolismo venoso (TEV) abarca dos entidades: la trombosis venosa profunda, que surge cuando se forma un trombo en el sistema venoso profundo, y el embolismo pulmonar, que ocurre si fragmentos del trombo se desplazan y ocluyen vasos pulmonares.
El TEV no solo constituye una patología de la coagulación, sino que representa el resultado de un desequilibrio entre los mecanismos protectores naturales —como la anticoagulación y la integridad endotelial— y los procesos procoagulantes.
La relevancia fisiopatológica del TEV se centra en que un trombo puede modificar de manera crítica la hemodinámica local y sistémica.
Esto ocurre principalmente cuando una alteración estructural (como daño endotelial) o funcional (como estasis venosa) promueve la acumulación de placas trombóticas, con el potencial de generar eventos embólicos a distancia, especialmente en los pulmones.
Entender estos mecanismos requiere analizar paso a paso qué estructuras participan, cómo su función se ve comprometida y cómo la interacción entre estos mecanismos produce tanto efectos locales como sistémicos en el organismo.
🌍 Contexto y alcance
El análisis del tromboembolismo venoso comienza desde el nivel microscópico, donde participan células endoteliales, plaquetas y proteínas plasmáticas, y se extiende hasta una visión sistémica sobre cómo estos eventos afectan la circulación global.
Además, la consideración epidemiológica del TEV está ligada a su fundamento biológico, pues la frecuencia y presentación de estos eventos en poblaciones se relaciona con exposiciones y condiciones que alteran los mecanismos básicos de coagulación y flujo sanguíneo.
A nivel tisular y orgánico, el foco recae en las venas profundas de las extremidades inferiores, ya que sus características anatómicas y funcionales —como el diámetro, la presión y la presencia de válvulas— configuran un entorno propenso a la formación de trombos si se rompe la homeostasis.
El TEV ejemplifica cómo una alteración en una estructura local puede desencadenar repercusiones a distancia, como el embolismo pulmonar.
🧬 Estructuras clave
El TEV es resultado de fallas en el delicado balance entre varios componentes estructurales y celulares. Para comprender sus bases fisiopatológicas, es imprescindible identificar los siguientes elementos:
- Venas profundas: Son vasos sanguíneos de gran calibre presentes especialmente en las extremidades inferiores. Su función principal es retornar la sangre desoxigenada hacia el corazón. Cuando existe estasis o reducción del flujo, estas venas proporcionan un ambiente adecuado para la formación de trombos. La presencia de válvulas permite un flujo unidireccional, pero zonas detrás de estas válvulas pueden convertirse en focos de estasis.
- Endotelio vascular: Esta monocapa de células recubre internamente todos los vasos sanguíneos, actuando como barrera física y funcional. El endotelio modula la anticoagulación al liberar factores vasodilatadores y anticoagulantes (como óxido nítrico y prostaciclina); al dañarse, puede volverse procoagulante al exponer proteínas subendoteliales que desencadenan la activación plaquetaria.
- Plaquetas: Son fragmentos celulares derivados de megacariocitos, circulantes en la sangre que vigilan la integridad vascular. Su adhesión y agregación en áreas lesionadas inicia el tapón hemostático primario, liberando mediadores que atraen otras plaquetas y activan la cascada de coagulación.
- Factores de coagulación: Son proteínas plasmáticas (como protrombina, fibrinógeno y factores IX, X, entre otros) que actúan en secuencias rápidas conocidas como la cascada de coagulación. Esta termina con la transformación del fibrinógeno en fibrina insoluble, que estabiliza el trombo.
- Sistema fibrinolítico: Incluye enzimas como la plasmina, derivada del plasminógeno, cuya función es disolver la fibrina y limitar el tamaño del trombo, restaurando el flujo venoso. Si el sistema falla o es insuficiente, los trombos pueden crecer y persistir.
Además, otras células como los leucocitos pueden estar presentes en el trombo, contribuyendo a la inflamación y remodelado vascular.
⚙️ Funciones y procesos
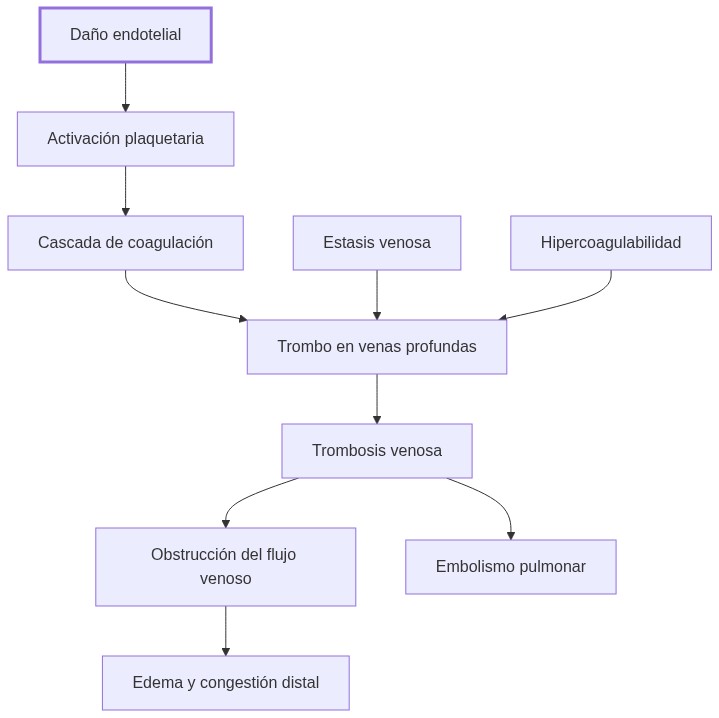
El TEV surge cuando se altera la interacción entre mecanismos fisiológicos y estructuras vasculares. Sus procesos fisiopatológicos descansan en tres ejes principales, denominados la tríada de Virchow:
-
Lesión del endotelio:
- ¿Qué es? Alteración de la superficie endotelial, provocada por trauma, inflamación o agentes tóxicos.
- ¿Dónde actúa? En la monocapa endotelial de venas profundas.
- ¿Qué produce? Expone factores subendoteliales como el factor tisular y colágeno, favoreciendo adhesión y activación plaquetaria.
- ¿Cómo funciona?
- El daño expone colágeno y factor tisular subendotelial.
- Las plaquetas se adhieren y activan, liberando gránulos químicos (ADP, tromboxano).
- Esto inicia la agregación plaquetaria y activa la cascada de coagulación vía extrínseca, generando trombina.
- ¿Qué ocurre si se altera? El daño persistente incrementa la señalización procoagulante, promoviendo la formación del trombo.
-
Estasis venosa:
- ¿Qué es? Desaceleración o detención parcial del flujo sanguíneo venoso.
- ¿Dónde actúa? Típicamente en venas profundas de miembros inferiores, especialmente detrás de las válvulas o en zonas con retorno venoso dificultoso.
- ¿Qué permite? Facilita la acumulación prolongada de factores de coagulación y plaquetas.
- ¿Cómo funciona?
- La reducción del flujo impide el “lavado” de activadores de coagulación, concentrándolos localmente.
- Aumenta el tiempo de interacción entre plaquetas y endotelio dañado.
- Favorece la unión de células sanguíneas y el depósito de fibrina.
- ¿Qué ocurre si se altera? La estasis prolongada potencia la formación y crecimiento del trombo, al reducirse la eliminación natural de coágulos.
-
Hipercoagulabilidad:
- ¿Qué es? Incremento anormal en la propensión de la sangre a coagular, por factores genéticos, adquiridos o estados proinflamatorios.
- ¿Dónde actúa? A nivel plasmático, celular y molecular.
- ¿Qué permite? Activación desproporcionada de la cascada de coagulación, incluso sin daño visible.
- ¿Cómo funciona?
- Aumento en concentración o actividad de factores procoagulantes (protrombina, factor V, etc.).
- Disminución de inhibidores naturales como proteína C o antitrombina.
- Estados inflamatorios pueden modificar la expresión génica endotelial, favoreciendo la trombogenicidad.
- ¿Qué ocurre si se altera? El sistema fibrinolítico puede verse superado, resultando en coágulos persistentes que obstruyen la circulación.
La síntesis de estos mecanismos produce un proceso secuencial:
- Exposición de colágeno e inducción local de agregación plaquetaria.
- Activación y amplificación de la cascada de coagulación, liberando factor X activado que transforma protrombina en trombina.
- Conversión de fibrinógeno en fibrina, que entrelaza y estabiliza el trombo.
- Intervención del sistema fibrinolítico que limita el tamaño y persistencia del coágulo.
Si estos mecanismos no se regulan adecuadamente, el trombo puede ocluir gran parte de la luz venosa y, eventualmente, desprenderse generando un émbolo que alcanza la circulación pulmonar.
| Estructura | Función en el TEV | Qué ocurre si falla |
|---|---|---|
| Endotelio vascular | Previene la coagulación fisiológica y limita la agregación plaquetaria | Daño endotelial → activación plaquetaria y cascada de coagulación |
| Plaquetas | Adhesión en sitios lesionados, formando tapón plaquetario | Activación excesiva → formación de trombos anómalos |
| Factores de coagulación | Reacciones enzimáticas en secuencia para formación de fibrina | Desequilibrio → hipercoagulabilidad y trombosis |
| Sistema fibrinolítico | Disuelve trombos y limita su tamaño | Actividad insuficiente → trombos persistentes y embolización |
🔗 Integración funcional
La evolución del TEV depende de la interrelación entre mecanismos moleculares, celulares y hemodinámicos.
La alteración de un solo componente, como la función endotelial o el flujo sanguíneo, puede amplificarse progresivamente por efectos en cascada.
Un ejemplo es la interacción entre estasis y daño endotelial:
- La estasis venosa prolongada aumenta la probabilidad de daño endotelial al reducir el aporte de oxígeno y nutrientes, volviendo disfuncionales las células endoteliales.
- El daño endotelial exacerba la agregación plaquetaria y activa significativamente la cascada de coagulación.
Si el proceso trombótico continúa sin adecuada fibrinólisis, el trombo puede obstruir la luz venosa, modificando el gradiente de presión venosa regional y sistémica.
Esto genera alteraciones hemodinámicas, como edema distal y, a nivel pulmonar, sobrecarga si se produce embolización.
Por tanto, las consecuencias del TEV impactan más allá del sitio de formación, afectando la función cardiopulmonar e ilustrando la importancia de la integración estructura-función en la circulación y homeostasis.
🔬 Métodos y evidencias
La comprensión de los mecanismos fisiopatológicos del TEV se basa en evidencias obtenidas a través de diversas técnicas biomédicas:
- Técnicas histológicas: El análisis de trombos al microscopio revela su composición en capas, identificando plaquetas, fibrina, leucocitos y eritrocitos, correlacionando estructura y potencial trombogénico.
- Ensayos bioquímicos: Medición de actividad y niveles de factores de coagulación y fibrinolíticos en plasma, informando sobre estados procoagulantes o anticoagulantes sistémicos.
- Estudios de flujo sanguíneo: Métodos de imagen dinámica como ultrasonido Doppler detectan la velocidad del flujo y áreas de estasis, relacionando aspectos mecánicos con la tendencia trombótica.
- Marcadores moleculares: Indicadores bioquímicos de inflamación y procoagulantes, como niveles elevados de dímero D y productos de degradación de fibrina, ayudan a identificar predisposición y actividad thromboembólica.
La convergencia de estas aproximaciones permite validar experimentalmente los postulados fisiopatológicos y comprender cómo la disfunción estructural y funcional en distintos niveles se traduce en enfermedad tromboembólica.
🩺 Puente clínico
Aunque el enfoque mecanicista es el principal en este análisis, los principios fisiopatológicos del TEV fundamentan la interpretación clínica de trombosis venosa y embolismo pulmonar.
Por ejemplo, la reducción súbita del flujo sanguíneo por un trombo provoca congestión venosa y, en caso de embolización, desequilibrios hemodinámicos pulmonares.
Entender cómo el daño endotelial, la estasis y la hipercoagulabilidad se traducen en manifestaciones clínicas clarifica fenómenos como el edema de extremidades, que refleja obstrucción venosa, o la embolización pulmonar, que revela el impacto sistémico del trombo.
Este análisis fisiopatológico es esencial para comprender alteraciones del flujo venoso, insuficiencia secundaria y complicaciones a distancia, sin abordar aspectos terapéuticos o pronósticos.
💎 Perlas de alto rendimiento
- Interacción secuencial: El tromboembolismo venoso resulta de la interacción secuencial de daño endotelial, estasis venosa e hipercoagulabilidad (“tríada de Virchow”).
- Zona susceptible: Las zonas localizadas detrás de válvulas venosas son particularmente susceptibles a la estasis y a la formación de trombos.
- Activación plaquetaria: La activación plaquetaria requiere tanto señales químicas locales como la exposición de matriz subendotelial.
- Cascada de coagulación: La cascada de coagulación amplifica progresivamente señales enzimáticas que culminan en fibrina, estabilizando el trombo.
- Regulación fibrinolítica: El sistema fibrinolítico regula negativamente la extensión del trombo, limitando su tamaño y persistencia.
- Inflamación crónica: Estados inflamatorios crónicos modifican la expresión génica endotelial, favoreciendo la trombogenicidad.
- Composición del trombo: El trombo puede contener glóbulos rojos y leucocitos en la red de fibrina, lo que condiciona su estabilidad y complicaciones.
- Persistencia trombótica: La persistencia del trombo depende de la eficacia de la fibrinólisis endógena.
🧠 Puntos clave
- Origen multifactorial: El TEV se origina por la convergencia de factores celulares, moleculares y hemodinámicos que alteran la homeostasis vascular.
- Daño endotelial: El daño endotelial expone componentes subendoteliales que desencadenan coagulación localizada.
- Importancia de la estasis: La estasis venosa facilita la acumulación de factores procoagulantes y permite la formación de trombos extensos.
- Función de la cascada: La cascada de coagulación convierte fibrinógeno en fibrina, estabilizando la matriz del trombo.
- Insuficiencia fibrinolítica: Una fibrinólisis insuficiente permite la persistencia o crecimiento anómalo de trombos en la circulación venosa.
- Embolización pulmonar: La embolización de trombos venosos afecta la circulación pulmonar y el intercambio gaseoso.
❓ Preguntas frecuentes
¿Cómo contribuye el endotelio vascular al desarrollo del tromboembolismo venoso?
El endotelio sano produce mediadores vasodilatadores y anticoagulantes como óxido nítrico y prostaciclina, que inhiben la agregación plaquetaria y la coagulación. Cuando se lesiona, expone colágeno y factor tisular que facilitan la adhesión plaquetaria y la activación de la cascada de coagulación, iniciando la formación del trombo.
¿Por qué la estasis venosa predispone a la trombosis?
La estasis implica flujo lento o detenido, aumentando el tiempo de contacto entre células sanguíneas y endotelio dañado, y acumulando factores de coagulación locales, favoreciendo la formación y crecimiento de trombos.
¿Qué papel desempeñan las plaquetas en el proceso de trombosis venosa?
Las plaquetas detectan lesiones endoteliales, se adhieren y activan, liberan señales químicas que atraen más plaquetas y cooperan con la cascada de coagulación para formar un tapón inicial estabilizado luego por fibrina.
¿Cómo se autorregula el crecimiento del trombo?
Por medio del sistema fibrinolítico, principalmente la plasmina, que degrada la fibrina y limita tamaño y duración del trombo, restableciendo el flujo venoso y evitando obstrucciones extensas.
¿De qué manera un trombo venoso puede afectar otras regiones del cuerpo?
Si un trombo se fragmenta y viaja, puede llegar a la circulación pulmonar y causar embolismo pulmonar, provocando obstrucción aguda de vasos y alteración del intercambio gaseoso.
¿Por qué el tromboembolismo venoso afecta principalmente a las venas profundas de las extremidades?
Porque estas venas tienen gran calibre, flujo venoso lento y válvulas que crean zonas de estasis, condiciones propicias para formación de trombos extensos y riesgo de complicaciones sistémicas.
¿Cómo se relaciona la inflamación con el desarrollo del tromboembolismo venoso?
La inflamación altera la regulación endotelial, aumenta la expresión de moléculas procoagulantes y favorece estados hypercoagulables, incrementando el riesgo trombótico incluso sin daño físico evidente.
¿Por qué la hipercoagulabilidad incrementa el riesgo de trombosis aun sin daño endotelial aparente?
Porque el aumento de factores procoagulantes o la disminución de inhibidores naturales puede activar espontáneamente la cascada de coagulación, produciendo trombos en la circulación intacta.
Evaluación Interactiva Progresiva
Este cuestionario evalúa el contenido biológico del tromboembolismo venoso desarrollado en el artículo.
Nivel 1 – Básico
¿Qué estructura vascular es el lugar principal de formación del trombo en el tromboembolismo venoso?
¿Cuál es la función principal del endotelio vascular en la coagulación bajo condiciones fisiológicas?
¿Cuál de los siguientes procesos corresponde a la estasis venosa?
Nivel 2 – Intermedio
¿Cuál es la relación correcta entre daño endotelial y activación plaquetaria en el TEV?
Según el artículo, ¿qué diferencia principal existe entre la función del sistema fibrinolítico y los factores de coagulación?
¿Cuál de las siguientes afirmaciones es correcta según las funciones de las venas profundas y la predisposición al TEV?
Nivel 3 – Avanzado
Si se produce una falla persistente en la función fibrinolítica, ¿qué consecuencias fisiopatológicas predice el artículo en el TEV?
Describa el efecto en cascada que produce la interacción entre estasis venosa y daño endotelial en la fisiopatología del TEV.
Según la secuencia fisiopatológica del TEV en el artículo, ¿qué ocurre inmediatamente después de que las plaquetas se adhieren al sitio lesionado?
📚 Estudia más sobre el tema
- 🔎 Artículos científicos revisados en PubMed
- 🩻 Información de salud global en Organización Mundial de la Salud (WHO)
- 🦠 Datos clínicos y epidemiológicos en Centers for Disease Control and Prevention (CDC)
Contenido educativo. No sustituye la enseñanza formal ni el juicio clínico.